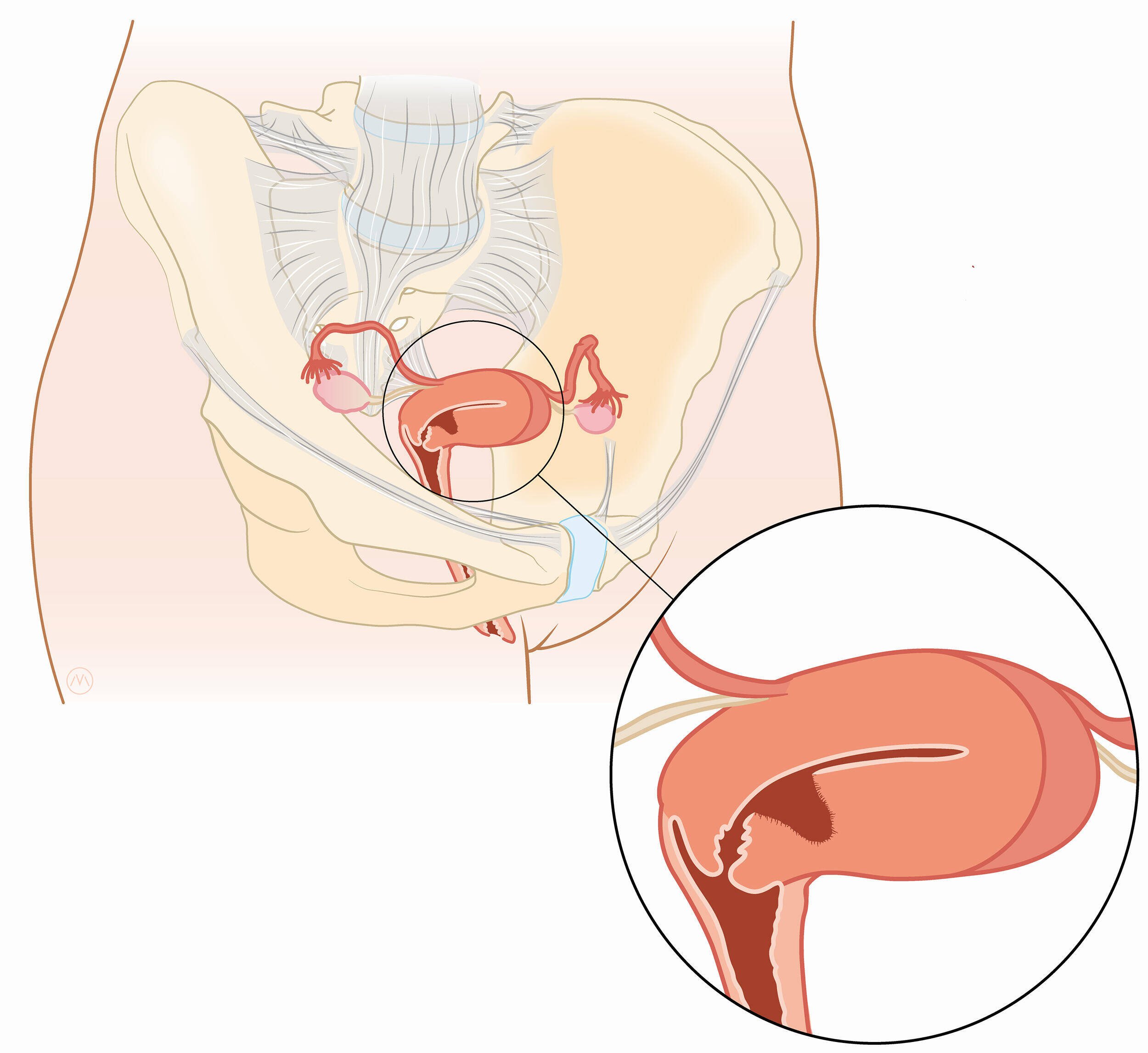
Elk jaar bevallen in Nederland zo’n 30.000 vrouwen via een keizersnede. Bij 60 procent van hen ontstaat daarna een niche: een holte in de baarmoederwand doordat de spierlaag niet volledig herstelt. Ruim 7.000 vrouwen krijgen daardoor ernstige en aanhoudende klachten, zoals abnormaal bloedverlies en hevige buikpijn. Een niche verkleint bovendien de kans op een nieuwe zwangerschap. Lukt het toch, dan is bij een slecht hersteld litteken de kans op complicaties fors verhoogd.

Het aantal vrouwen dat bevalt met een keizersnede neemt rap toe en daarmee ook de kans op complicaties, zoals een defect in de baarmoederwand. Gynaecoloog in opleiding Carry Verberkt onderzocht hoe deze zogenoemde niches kunnen worden vastgesteld en welke behandeling dan de beste is.
Tekst: Caroline Wellink • Illustratie: Maartje Kunen
e keizersnede is een behandeling zo oud als de weg naar Rome. Al eeuwenlang worden baby’s via een snede uit de buik gehaald, meestal als ultieme poging om een kind te redden. En nee, Julius Caesar had daar niks mee te maken; dat is een hardnekkige mythe. Toch komt de naam wél uit de Romeinse hoek: keizersnede is afgeleid van het Latijnse caedere, dat ‘snijden’ betekent. Het verwijst vermoedelijk naar een Romeinse wet die voorschreef dat een overleden zwangere vrouw niet begraven mocht worden zonder dat het kind via een snede uit haar buik was gehaald.
Inmiddels is de keizersnede wereldwijd aan een opmars bezig. Een op de vijf baby’s wordt tegenwoordig via een keizersnede geboren, en dat aantal zal drastisch stijgen. Dat baart zorgen, want een keizersnede is een grote buikoperatie die complicaties met zich mee kan brengen, soms pas jaren na de geboorte. Een van die complicaties is het ontstaan van een niche: een defect van de baarmoederwand, waar slijm en bloed zich ophopen.
Toch wordt de link tussen klachten als gevolg van een niche en een eerdere keizersnede vaak niet gelegd. Zelfs als er in een volgende zwangerschap complicaties optreden, wordt zelden aan de niche gedacht. Terwijl een niche allesbehalve zeldzaam is, zegt Carry Verberkt, gynaecoloog in opleiding in Amsterdam UMC en onlangs gepromoveerd op dit onderwerp. “Met de juiste beeldvorming zien we bij zo’n zestig procent van de vrouwen na een keizersnede een niche. Maar juist daar gaat het vaak mis. In de huidige praktijk wordt meestal een standaardecho ingezet, en daarmee wordt een niche vaak gemist. De interpretatie van de echo vraagt om specifieke kennis. Daarom ontwikkelden we een gestandaardiseerde echomethode en e-learning voor zorgverleners. Die wordt inmiddels veel geraadpleegd, wat bevestigt dat we hiermee een gebrek aan kennis in de praktijk oplossen.”
Verminderde vruchtbaarheid
Samen met promovenda Saskia Klein Meuleman onderzocht Verberkt onder meer de relatie tussen niches en verminderde vruchtbaarheid. Hun onderzoek bevestigt dat vrouwen met diepe niches vaker moeite hebben om zwanger te worden. Een mogelijke verklaring is dat achtergebleven menstruatiebloed in de niche ontstekingen kan veroorzaken of de subtiele bewegingen van de baarmoeder kan verstoren. Die bewegingen zijn essentieel voor een goede innesteling van een embryo. Dat verband werd verder onderbouwd in een recente studie van de onderzoeksgroep onder leiding van gynaecoloog en hoogleraar Judith
Huirne, waar Verberkt en Klein Meuleman deel van uitmaken. “We zagen dat bij vrouwen met een diepe niche de baarmoederbewegingen vaak verstoord zijn. Na een operatieve correctie verbeterden die bewegingen aanzienlijk, wat erop wijst dat een niche niet alleen een anatomische afwijking is, maar ook de functie van de baarmoeder kan beïnvloeden.”
De link tussen klachten als gevolg van een niche en een eerdere keizersnede wordt vaak niet gelegd
Niet altijd behandelen
Wordt er een niche vastgesteld, dan is behandeling niet voor iedereen nodig, onderstreept Verberkt in haar proefschrift. Vrouwen zonder klachten of zonder kinderwens kunnen meestal worden gevolgd zonder ingreep. Bij klachten zoals abnormaal bloedverlies kan hormonale therapie, bijvoorbeeld met een spiraaltje dat progestageen afgeeft, verlichting bieden. Vrouwen met hardnekkige klachten, met een klein defect en zonder kinderwens, kunnen in aanmerking komen voor een kijkoperatie via de vagina, waarbij het littekenoppervlak gladder wordt gemaakt.
Voor vrouwen met een groot defect en een kinderwens ligt de aanpak anders. In Amsterdam UMC loopt momenteel de LAPRESS-studie, waarin wordt onderzocht of een niche hersteld kan worden met een kijkoperatie, waarbij het litteken in de baarmoeder opnieuw wordt gehecht en verstevigd. “Deze ontwikkeling zit nog in de onderzoeksfase,” benadrukt
Verberkt. “We weten bijvoorbeeld dat we het litteken kunnen herstellen, maar nog niet wat de toegevoegde waarde daarvan is voor de zwangerschapsuitkomsten. Wel duidelijk is dat een niche het risico op complicaties tijdens een volgende zwangerschap vergroot, zoals een scheur in de baarmoeder of een zwangerschap in het litteken.”
Zwangerschap in het litteken
Zo’n caesarean scar pregnancy (CSP) komt zelden voor, maar is gevaarlijk. Verberkt: “Het vaststellen van een CSP vergt kennis en ervaring. In de praktijk wordt zo’n zwangerschap heel vaak gemist, waardoor ernstige complicaties ontstaan of risicovolle ingrepen nodig zijn. Maar ook het tegenovergestelde gebeurt: dat ten onrechte een CSP wordt vastgesteld en een zwangerschap ten onrechte wordt afgebroken. Daarom pleiten we voor betere scholing van iedereen die vroege echo’s maakt, van echoscopisten tot abortusartsen en gynaecologen.” Samen met internationale experts ontwikkelde Verberkt een klinische indeling op basis van de ligging van de vruchtzak. Dit helpt om de juiste behandeling te kiezen: soms is afwachten voldoende, soms is een curettage onder echogeleide nodig en soms is een hersteloperatie de beste keuze.
Preventie
Uiteindelijk draait het volgens de promovenda vooral om preventie. Minder keizersneden betekent minder niches. “Er zijn situaties waarin een keizersnede medisch noodzakelijk is, maar als vrouwen kiezen voor een geplande keizersnede zonder medische indicatie moeten we hen goed informeren.” Het maakt ook uit hoe de ingreep wordt gedaan. Zo onderzocht Verberkt waar precies de incisie wordt gezet. Als de snede te laag – richting de baarmoederhals – of te hoog in het dikkere spierweefsel wordt gezet, kan dat de kans op een slecht litteken vergroten. Ook de keuze voor hechtdraad kan een verschil maken. “Sommige hechtdraden geven meer ontstekingsreactie dan andere, en dat kan de wondgenezing verstoren.” Verberkt onderzocht bovendien of een beschermlaag over de wond, een zogenoemde adhesiebarrière, kan helpen om verklevingen te voorkomen: “Als je verklevingen tussen de baarmoeder en bijvoorbeeld de blaas voorkomt, verminder je mogelijk ook de trek aan het litteken. Dat kan bijdragen aan een betere genezing.”
Verberkt besluit: “Binnen onze onderzoeksgroep maken de uitkomsten van studies steeds duidelijker hoeveel winst te behalen valt bij een beter beleid rondom keizersneden en niches. We kunnen nog grotere stappen zetten door beter te informeren, scherper te kijken en gerichter te behandelen. En door in te zetten op preventie.” •




Het aantal vrouwen dat bevalt met een keizersnede neemt rap toe en daarmee ook de kans op complicaties, zoals een defect in de baarmoederwand. Gynaecoloog in opleiding Carry Verberkt onderzocht hoe deze zogenoemde niches kunnen worden vastgesteld en welke behandeling dan de beste is.
Tekst: Caroline Wellink • Illustratie: Maartje Kunen
e keizersnede is een behandeling zo oud als de weg naar Rome. Al eeuwenlang worden baby’s via een snede uit de buik gehaald, meestal als ultieme poging om een kind te redden. En nee, Julius Caesar had daar niks mee te maken; dat is een hardnekkige mythe. Toch komt de naam wél uit de Romeinse hoek: keizersnede is afgeleid van het Latijnse caedere, dat ‘snijden’ betekent. Het verwijst vermoedelijk naar een Romeinse wet die voorschreef dat een overleden zwangere vrouw niet begraven mocht worden zonder dat het kind via een snede uit haar buik was gehaald.
Inmiddels is de keizersnede wereldwijd aan een opmars bezig. Een op de vijf baby’s wordt tegenwoordig via een keizersnede geboren, en dat aantal zal drastisch stijgen. Dat baart zorgen, want een keizersnede is een grote buikoperatie die complicaties met zich mee kan brengen, soms pas jaren na de geboorte. Een van die complicaties is het ontstaan van een niche: een defect van de baarmoederwand, waar slijm en bloed zich ophopen.
Toch wordt de link tussen klachten als gevolg van een niche en een eerdere keizersnede vaak niet gelegd. Zelfs als er in een volgende zwangerschap complicaties optreden, wordt zelden aan de niche gedacht. Terwijl een niche allesbehalve zeldzaam is, zegt Carry Verberkt, gynaecoloog in opleiding in Amsterdam UMC en onlangs gepromoveerd op dit onderwerp. “Met de juiste beeldvorming zien we bij zo’n zestig procent van de vrouwen na een keizersnede een niche. Maar juist daar gaat het vaak mis. In de huidige praktijk wordt meestal een standaardecho ingezet, en daarmee wordt een niche vaak gemist. De interpretatie van de echo vraagt om specifieke kennis. Daarom ontwikkelden we een gestandaardiseerde echomethode en e-learning voor zorgverleners. Die wordt inmiddels veel geraadpleegd, wat bevestigt dat we hiermee een gebrek aan kennis in de praktijk oplossen.”
Verminderde vruchtbaarheid
Samen met promovenda Saskia Klein Meuleman onderzocht Verberkt onder meer de relatie tussen niches en verminderde vruchtbaarheid. Hun onderzoek bevestigt dat vrouwen met diepe niches vaker moeite hebben om zwanger te worden. Een mogelijke verklaring is dat achtergebleven menstruatiebloed in de niche ontstekingen kan veroorzaken of de subtiele bewegingen van de baarmoeder kan verstoren. Die bewegingen zijn essentieel voor een goede innesteling van een embryo. Dat verband werd verder onderbouwd in een recente studie van de onderzoeksgroep onder leiding van gynaecoloog en hoogleraar Judith
Huirne, waar Verberkt en Klein Meuleman deel van uitmaken. “We zagen dat bij vrouwen met een diepe niche de baarmoederbewegingen vaak verstoord zijn. Na een operatieve correctie verbeterden die bewegingen aanzienlijk, wat erop wijst dat een niche niet alleen een anatomische afwijking is, maar ook de functie van de baarmoeder kan beïnvloeden.”
De link tussen klachten als gevolg van een niche en een eerdere keizersnede wordt vaak niet gelegd
Niet altijd behandelen
Wordt er een niche vastgesteld, dan is behandeling niet voor iedereen nodig, onderstreept Verberkt in haar proefschrift. Vrouwen zonder klachten of zonder kinderwens kunnen meestal worden gevolgd zonder ingreep. Bij klachten zoals abnormaal bloedverlies kan hormonale therapie, bijvoorbeeld met een spiraaltje dat progestageen afgeeft, verlichting bieden. Vrouwen met hardnekkige klachten, met een klein defect en zonder kinderwens, kunnen in aanmerking komen voor een kijkoperatie via de vagina, waarbij het littekenoppervlak gladder wordt gemaakt.
Voor vrouwen met een groot defect en een kinderwens ligt de aanpak anders. In Amsterdam UMC loopt momenteel de LAPRESS-studie, waarin wordt onderzocht of een niche hersteld kan worden met een kijkoperatie, waarbij het litteken in de baarmoeder opnieuw wordt gehecht en verstevigd. “Deze ontwikkeling zit nog in de onderzoeksfase,” benadrukt
Verberkt. “We weten bijvoorbeeld dat we het litteken kunnen herstellen, maar nog niet wat de toegevoegde waarde daarvan is voor de zwangerschapsuitkomsten. Wel duidelijk is dat een niche het risico op complicaties tijdens een volgende zwangerschap vergroot, zoals een scheur in de baarmoeder of een zwangerschap in het litteken.”
Zwangerschap in het litteken
Zo’n caesarean scar pregnancy (CSP) komt zelden voor, maar is gevaarlijk. Verberkt: “Het vaststellen van een CSP vergt kennis en ervaring. In de praktijk wordt zo’n zwangerschap heel vaak gemist, waardoor ernstige complicaties ontstaan of risicovolle ingrepen nodig zijn. Maar ook het tegenovergestelde gebeurt: dat ten onrechte een CSP wordt vastgesteld en een zwangerschap ten onrechte wordt afgebroken. Daarom pleiten we voor betere scholing van iedereen die vroege echo’s maakt, van echoscopisten tot abortusartsen en gynaecologen.” Samen met internationale experts ontwikkelde Verberkt een klinische indeling op basis van de ligging van de vruchtzak. Dit helpt om de juiste behandeling te kiezen: soms is afwachten voldoende, soms is een curettage onder echogeleide nodig en soms is een hersteloperatie de beste keuze.
Preventie
Uiteindelijk draait het volgens de promovenda vooral om preventie. Minder keizersneden betekent minder niches. “Er zijn situaties waarin een keizersnede medisch noodzakelijk is, maar als vrouwen kiezen voor een geplande keizersnede zonder medische indicatie moeten we hen goed informeren.” Het maakt ook uit hoe de ingreep wordt gedaan. Zo onderzocht Verberkt waar precies de incisie wordt gezet. Als de snede te laag – richting de baarmoederhals – of te hoog in het dikkere spierweefsel wordt gezet, kan dat de kans op een slecht litteken vergroten. Ook de keuze voor hechtdraad kan een verschil maken. “Sommige hechtdraden geven meer ontstekingsreactie dan andere, en dat kan de wondgenezing verstoren.” Verberkt onderzocht bovendien of een beschermlaag over de wond, een zogenoemde adhesiebarrière, kan helpen om verklevingen te voorkomen: “Als je verklevingen tussen de baarmoeder en bijvoorbeeld de blaas voorkomt, verminder je mogelijk ook de trek aan het litteken. Dat kan bijdragen aan een betere genezing.”
Verberkt besluit: “Binnen onze onderzoeksgroep maken de uitkomsten van studies steeds duidelijker hoeveel winst te behalen valt bij een beter beleid rondom keizersneden en niches. We kunnen nog grotere stappen zetten door beter te informeren, scherper te kijken en gerichter te behandelen. En door in te zetten op preventie.” •
